Bodyplethysmografie – COPD früher erkennen
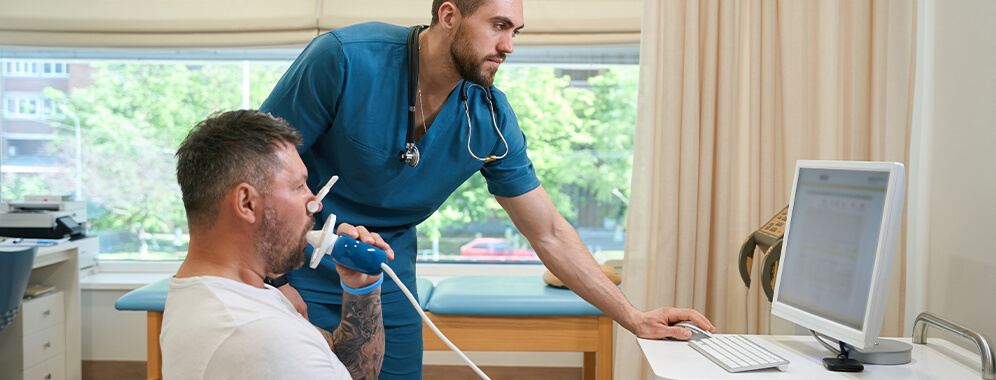

Die chronisch obstruktive Lungenerkrankung (COPD) wird oft erst spät entdeckt. „Wenn wir eine COPD diagnostizieren, ist die Lungenfunktion meist schon um die Hälfte eingeschränkt“, so Dr. Michael Barczok vom Bundesverband der Pneumologen, Schlaf- und Beatmungsmediziner in der Apotheken-Umschau (1). Das liegt daran, dass die Leistung der Lunge über Jahre unmerklich abnimmt. Das macht die Krankheit so tückisch. Deshalb sollte der Arzt bei Risikopatienten regelmäßig die Lungenfunktion testen, auch wenn noch keine oder nur geringfügige Symptome aufgetreten sind. „Die Lunge wird als lebenswichtiges Organ bei Vorsorgeuntersuchungen vernachlässigt“, so Barczok. Mit regelmäßigen Lungenfunktionstests ließe sich die Früherkennung deutlich verbessern. Geeignet dafür sind v.a. zwei Lungenfunktionstests, die Spirometrie und die Bodyplethysmografie.
Mit einer Spirometrie misst der Arzt, wie viel Luft Sie ein- und ausatmen können und wie lange es dauert, bis Sie die Luft aus Ihren Lungen vollständig ausgeatmet haben. Hierbei ist es besonders wichtig, dass Sie den Anweisungen des Arztes exakt folgen und gut mitarbeiten. Andere Lungenfunktionswerte, wie der Atemwiderstand, das Residualvolumen oder die totale Lungenkapazität, können mit der Spirometrie, nicht bestimmt werden. Eine Spirometrie kann jeder Hausarzt durchführen; sie wird auch „kleine Lungenfunktionsmessung“ genannt. Die Body-Plethysmografie, die sogenannte „große Lungenfunktion“, umgangssprachlich häufig auch als „große Lufu“ bezeichnet, wird in der Regel durch einen Lungenfacharzt in einer entsprechenden Praxis oder in einer entsprechenden Klinik durchgeführt.
Die Body-Plethysmografie (auch: Körper- oder Ganzkörperplethysmographie) ist eine gut etablierte Methode, die seit den 1950er Jahren zur Bestimmung der Lungenfunktion eingesetzt wird. Bei der Body-Plethysmographie misst der Arzt u.a., wie viel Luft sich beim vollen Einatmen in Ihren Lungen befindet (die totale Lungenkapazität, TLC). Außerdem misst er, wie viel Luft in Ihren Lungen bleibt, nachdem Sie so viel wie möglich ausgeatmet haben (das Residualvolumen, RV).
Die Body-Plethysmographie ist schmerzlos und dauert etwa 15 Minuten. Während der Plethysmographie sitzt der Patient in einer Glaskabine, dem Body-Plethysmograph. Seine Nase wird mit einer Klammer verschlossen und er atmet durch einen Schlauch mit einem speziellen Mundstück nach Vorgaben des Testleiters ein und aus. Der Atemschlauch und die luftdichte Kabine sind für verschiedene Messungen mit Fühlern ausgestattet.
Am Ende der Untersuchung steht meist eine normale Spirometrie, mit der die forcierte Einsekundenkapazität (FEV1) und die forcierte Vitalkapazität (FVC) bestimmt wird.
Die Ganzkörperplethysmographie wird u.a. zur Diagnose einer restriktiven Lungenerkrankung, die Beurteilung einer obstruktiven Lungenerkrankung und die Messung von Lungenvolumina zur Unterscheidung zwischen restriktiven und obstruktiven Lungenerkrankungen eingesetzt. Die Body-Plethysmografie setzen Ärzte z.B. ein, um Asthma bronchiale von einer COPD zu unterscheiden.
Info: Bei einer obstruktiven Atemwegserkrankung sind die Bronchien in der Lunge verengt (COPD, Asthma). Bei einer restriktiven Lungenerkrankung, nimmt die Dehnbarkeit des Lungengewebes ab, weil die Lunge ihre Flexibilität verliert (Lungenfibrose).
Die Untersuchung mittels Body-Plethysmographie stellt die ideale Methode zur Prüfung der Lungenfunktion dar, da sie innerhalb von wenigen Minuten gleich mehrere Lungenparameter im gleichen Untersuchungsgang messen kann. Außerdem können mit der Ganzkörper-Plethysmographie auch ansonsten schwer messbare Lungenwerte bestimmt werden. Die Body-Plethysmographie ist die genaueste Form der Lungenfunktionsprüfung, weswegen sie besonders gut zur Früherkennung von COPD geeignet ist.
Forcierte Vitalkapazität (FVC)
Die forcierte Vitalkapazität ist das Lungenvolumen, das nach maximaler Einatmung mit maximaler Geschwindigkeit (forciert) ausgeatmet werden kann.
Forciertes exspiratorisches Volumen in 1 Sekunde (FEV1)
Die „Einsekundenluft“ ist die maximale Luftmenge, die ein Patient (nach maximalem Einatmen) mit voller Kraft (forciert) innerhalb einer Sekunde ausatmen kann (siehe unten).
Tiffeneau-Index (FEV1/FVC)
Teilt man die Einsekundenluft (FEV1) durch die forcierte Vitalkapazität (FVC) erhält man als Quotient den Tiffeneau-Index. Er ist bei COPD vermindert. Liegt der Wert unter 0,7, ist das ein klarer Hinweis auf eine COPD. (2)
Residualvolumen (RV)
Das Residualvolumen oder Restvolumen ist die Luft, die nach einer maximalen Ausatmung immer in der Lunge verbleibt. Der Wert ist zum Beispiel bei COPD oder akutem Asthma erhöht.
Funktionelle Residualkapazität (FRC)
FRC ist das Luftvolumen, das sich am Ende einer normalen Ausatmung, also wenn die Atemmuskulatur entspannt ist, noch in der Lunge bleibt. Bei COPD ist die FRC erhöht.
Totale Lungenkapazität (TLC)
Die Gesamtlungenkapazität ist das gesamte Luftvolumen im Brustkorb nach maximalem Einatmen.
Wichtig für die Diagnose obstruktiver Lungenerkrankungen, wie der COPD, ist vor allem der FEV1-Wert (der auch mit der Spirometrie gemessen werden kann). Der FEV1 liegt bei gesunden Menschen bei mindestens 80% des Normalwerts, bei COPD-Patienten meist deutlich niedriger und kann in schweren Fällen bis auf weniger als 30% des Normalwerts sinken. Außerdem sind Residualvolumen und Atemwegswiderstand für die Diagnose bedeutsam, die sich direkt nur mit Hilfe der Ganzkörper-Plethysmographie messen lassen.
Rauchen Sie mindestens 1 Stunde vorher nicht.
Trinken Sie mindestens 4 Stunden vor dem Test keinen Alkohol.
Bewegen Sie sich mindestens 30 Minuten vor dem Test nicht zu viel.
Tragen Sie keine enge Kleidung, die Ihnen das Atmen erschwert; dies kann die Ergebnisse verändern.
Nehmen Sie innerhalb von 2 Stunden vor dem Test keine große Mahlzeit zu sich.
Sprechen Sie mit Ihrem Arzt, ob und wie Sie übliche Medikamente am Tag des Tests einnehmen oder anwenden sollten.
Um die hohe Qualität unserer Inhalte sicher zu stellen, wurde dieser Text von unserem Team aus Apothekerinnen und Apothekern geprüft. Die bereitgestellten Inhalte dienen lediglich der Information und ersetzen keine medizinische Beratung oder Behandlung durch einen Arzt oder eine Ärztin. Die Texte sind nicht zur eigenständigen Diagnose und Beginn, Änderung oder Beendigung einer Behandlung von Krankheiten gedacht.
Quelle
(1) https://www.apotheken-umschau.de/Lunge/Body-Plethysmografie-COPD-frueher-erkennen-553725.html
(2) https://www.aerzteblatt.de/archiv/211124/Tiffeneau-Index-Fuer-COPD-Diagnose-sinnvoll
https://www.apotheken-umschau.de/Bodyplethysmografie
Bildhinweise
Titelbild: AdobeStock